エビデンスの意味とは?EBM・EBPTって?学び、情報を収集し、活用せよ!!(③活用)
エビデンスを学んで理解し、うまく情報を集め、活用することで、今よりもずっとより良い医療が提供できると私は考えます。EBM・EBPTについて
3つのセクションで行う第1回目は「学ぶ」2回目は「収集」
三段跳びの最後ジャンプにあたる
第3回目は「活用」です。
「エビデンス」をどうやって使うか。
あなたはエビデンスを、使ってアプローチしたことありますか?

目次
EBPTの実践手順
前回の予告で説明しましたが、EBPTの実践手順は理学療法士協会に載っている内容に沿って説明していきたいと思います。(少しわかりやすいようにまとめてみるよ)
まずエビデンスを使うプロセスとして、5つのステップがあります。
1、患者の臨床問題や疑問点の抽出と定式化(PICOの設定)
2、それに答えることのできるエビデンスを検索する
3、エビデンスを吟味する
4、患者に得られたエビデンスを適用する
5、結果を評価する
求められる結果が得られるまで1から5を繰り返し行います。
一つ一つ詳しく見てみましょう。
1、患者の臨床問題や疑問点の抽出と定式化(PICOの設定)
定式化とはなんでしょうか?
日々、臨床では様々な疑問が浮かぶと思います。「どんな問題点があるだろうか?」「どんな方法を行おうか?」「どれくらいの期間行ったらいいのか?」「どれくらい良くなるだろうか?」様々な疑問が思い浮かぶと思います。
そこから臨床経験に基づいて、「とりあえず」可動域訓練と筋トレから始め、歩く練習をするような事、多くありませんか?
それだけで良くなる(ように見える)事もあるかもしれませんが、自然回復かもしれませんし、それが最善の介入方法だったのかには疑問が残ります。
どうすれば良いのか?
まずは、患者の問題を明確化します。そこから具体的介入方法を選び、効果についてのエビデンスを調べていきます。
それには「PICO」を用いて定式化していきます。
P:Patient(患者)、Participate(参加者)、Probrem(問題)
どんな患者で、どんな問題点があるのかを評価し、考察します。
I:Intervention(介入)
どのような介入が効果があるのか、具体的介入方法になります
C:Comparison(比較対象)
Iに対しての比較するものを当てはめます
O:Outcome(転帰、結果)
求めたい効果の事になります
リハビリにおいては患者は広範で複雑な構造の障害を持つ人を対象としますので、適切な評価を行い、問題を明確化しないといけません。できるだけ調べたい内容をPICOに組み込む必要があります。
第1回 「脳卒中右片麻痺者の歩行」 - 公益社団法人 日本理学療法士協会
↑EBPTワークシートの例では
P:発症後2ヶ月経過し歩行に解除が必要である脳卒中右片麻痺患者
I:部分免荷トレッドミル歩行練習
E:免荷なしトレッドミル歩行練習
O:バランス能力、歩行速度・距離の向上が図られるか
となります。
2、それに答えることのできるエビデンスを検索する
エビデンスの検索方法については「②収集」に記載していますので↓をご参照ください。
診療ガイドラインがエビデンスとして使えるかというと、そうではありません。
あくまでガイドラインもエビデンスを集約しているものの一つですので、エビデンスを検索する段階で使用するものです。ガイドラインを使う際にも、基本的にはEBPTの手順に沿って行う必要があります。
3、エビデンスを吟味する
患者に適用する前に吟味する必要があります。批判的に。
コクラン共同計画にあるものなど、信頼できる機関による二次情報の場合はこのステップはとばしても良い。
一次情報を利用する場合には吟味する必要があります。
- 研究デザインのレベルの高さ
- PEDro scale等の批判的吟味の基準の程度
- 症例数は十分に多いか
- 対象者の85%以上が介入効果の判定対象となっているか
- 脱落者を割り付け時のグループに含めて解析しているか
- 統計的解析方法は妥当であるか
- 結果と考察との論理的整合性が認められるか
- フォローアップは十分に長く行われたか
- 臨床的アウトカムが評価指標(エンドポイント)とされているか
- 理学療法の介入によるマイナスの影響についても報告されているか
ここは論文が解決の根拠になるか、重要な点になります
4、患者に得られたエビデンスを適用する
吟味して得られた内容が、目の前の方に当てはまるかを検討し、実際に患者に適用します。
ここで重要な点は以下になります。
5、結果を評価する
ここでは患者に適用された介入方法の有効性を評価します。長期的な変化を見据えていくことが重要なポイントとなります。
特に、身体機能における数値的な変化ではなく。そこから退院後の日常生活、QOLなど患者の生活にとってどれだけの効果が与えられたのかを考えることが大切になっていきます。
EBMの実践例
EBPTワークシート - 公益社団法人 日本理学療法士協会 には多くの事例が載っています。これらを参考にすると大変わかりやすくなっています。
また、実際の報告が明石医療センターに載っていました。
「高齢者の誤嚥性肺炎において絶食管理は予後を悪化させるか」
はかなりわかりやすく実践例を解説してくれています。
是非見てください↓
最後に
エビデンスは今後より質の高いものが蓄積されるでしょう。それを基に行うEBM・EBPTは好き嫌いとは関係なく、重要になってくるでしょう。
患者も知識を簡単に得られるようになった現代、根拠のあるか理学療法が当たり前に求められるようになると思います。今でも、「それは何の為にするのですか?」「テレビでこんな方法見たんですけどやってもらえませんか?」など聞かれることもあると思います。そこに対してしっかりと根拠を持って答えられるかどうかは信頼関係にも繋がります。
まずはエビデンスとなる論文を探して読むことから始めてみましょう。日本語論文ではなく英語論文を読む必要が大きくなってきます。英語のほうが情報も最新であり、何より情報量が多いからです。最近はGoogleなどの翻訳精度は高くなっていますので、翻訳したものを読むのである程度意味は理解できると思います。とにかく論文を多く探して、見て、日々の臨床に役立てていければと思いますね。
今のところはなかなかこういった方針ではない、勉強できないなどで、勉強できる環境を求めるのであれば、転職をオススメします。
知りたくない??↓
興味のある方、気になる方は下をポチッと押してください。
応援していただける方は↓こちらもポチッとお願いします。
エビデンスの意味とは?EBM・EBPTって?学び、情報を収集し、活用せよ!!(②収集)
エビデンスを学んで理解し、うまく情報を集め、活用することで、今よりもずっとより良い医療が提供できると私は考えます。EBM・EBPTについて
3つのセクションで行う第1回目は「学ぶ」でした。
三段跳びであれば、ステップにあたる
第2回目は「情報収集」です。
「エビデンス」をどうやって調べるか。
あなたはエビデンスを、どれだけ検索できますか?

目次
エビデンスの質
論文を何でもかんでも参考にすれば良いわけではありません。
論文の中の研究手法にも様々な種類があります。1人の対象者に対し、介入前後を比較した事例研究から、何万人と無作為に選び出して介入した方と介入していなかった方を比較する無作為比較試験
まずは論文における、研究デザインの種類を見ていきます。
種類は以下となり、順にエビデンスの質は高くなっていきます
①専門家の意見(研究データの批判的吟味を欠いたもの)
②事例集積研究
④準実験
⑤1つ以上のランダム化比較試験(RCT)
そこに加えて一番質が高いとされるものが
⑥RCTの系統的レビュー(メタアナリシス)
1つずつ見ていきましょう。
①専門家の意見(研究データの批判的吟味を欠いたもの)
これは最も質の低いエビデンスにあたります。経験に基づいた主観的な意見のことを言います。
どれだけ権威があり、経験が臨床景観が豊富であろうと、データのない物には疑ってみないといけません。
人間は誰しもバイアスがかかり、事実とはかけ離れたものを信じてしまっている可能性があるからです。
特に確証バイアスは自分の都合の良い情報ばかりを意識的あるいは無意識的に選り好みしてしまいます。
記憶バイアスにより、都合の良い記憶(良くなった事例だけで悪くなったものは忘れる)が蓄積され、関連性の錯誤により、誤った因果関係を想定してしまう事が挙げられます。
例えばの話をします。(例ですので完全なるフィクションです)
私は長年、理学療法士で患者を見てきた。
肩こりで悩む患者の共通点を見つけた。
それは背筋の弱さだ。
共通して背筋が年齢の平均値より弱い。
肩こりの患者に数週間、背筋のみを鍛えれば、肩こりは皆よくなるのが、何よりの証拠だ。
なんて事を言う方がいたとします。
背筋の弱さ→肩こり と言う因果関係を示していますが、
・全身の筋力の低下なのかもしれません。
・運動習慣がない事なのかもしれません。
・ライフスタイルのせいなのかもしれません。
・ストレスによる姿勢の変化なのかもしれません。
背筋だけに着目して因果関係を示そうとしていますが、その他の要因を見ていません。
ただし、これは最も臨床家が陥りやすい罠の一つであり、たまたまの要因を全てだと言い切ってしまうのです。これが関連性の錯誤になります。
また、背筋トレーニングのみを行って改善したとありますが、
・健康に意識した患者のライフスタイルは大きく変わったかもしれません。
・プラセボの効果もあるかもしれません。
・ただ、時間の経過と共によくなっただけかもしれません。
・他に実は何かしていたのかもしれません。
このように、どれだけ経験豊富でも、データがないと、真実は見えません。
ですので、エビデンスの質は一番低くなります。
②事例集積研究
事例研究(case study)を集めたもの、これもまた質の低い研究になります。事例研究は①と同様にバイアスがかかりやすく、それをいくら集めたところでデータとは呼べないからです。行ったこと以外の要因が結果に影響を与える可能性が事例研究では否定できないからです。このようにその他の要因が結果に影響を及ぼす事を交絡と言います。第三の要因が絡むため、因果関係を示せないのです。この為に、何百と事例を集めたとしてもこの交絡がある為にデータにはなりません。
その為にエビデンスの質としては低くなります。
③観察研究(コホート研究 ケース・コントロール研究)
観察研究とは研究者が研究参加者に直接的に介入しない事が特徴です。
コホート研究
例えば、現在運動習慣のある群とない群にわけ、追跡調査し、認知症罹患率を比較するような研究です。
タバコと肺がんの研究はこうですね。タバコを長年にわたって吸わせるような実験は無いと思います。
ケース・コントロール研究
コホート研究とは逆になり、例えば認知症の人と認知症でない人の過去を調べ、その違いから認知症に影響を与えているものは何かというものを調査する研究です。
肺がんであれば、そうで無い人と喫煙率の差があるか調べるといったことになります。
これらの研究は直接介入しないのでバイアスはかかりにくいように見えます。
しかし、発見された要因と結果とには相関関係があるかもしれませんが、他の要因では無い事が言い切れない為に、因果関係があるとは言い難くなります。
その為にエビデンスの質としては低い部類になっています。
④準実験
ランダム化していない臨床実験をまとめて準実験と呼びます。
前後比較研究
参加者の一群に向かって介入を行い、その前後を比較する研究を前後比較研究と言います。
例えば100名の参加者を募り、FFD(指床間距離)を下腿三頭筋の静的ストレッチを2分間行う前後での比較を行ったとします。
前後で有意差があれば、効果があると言えるように思います。しかし、研究に参加するという意欲などの性格面や、もともと柔らかいなど自信のある人、他にも何らかの共通する傾向があるのかもしれません。
また観察者期待効果(ホーソン効果)によって、見られている意識によりパフォーマンスの向上があるのかもしれません。
これらの懸念は拭きれないのです。
不等価2群比較デザイン
参加者の希望によって2群にわけ、希望した群に介入を行うような研究デザイン。
これも前後比較試験と同様に、様々な見えない要因が絡んできてしまいます。
その為に、エビデンスの質としてはやや低くなってしまいます。
⑤1つ以上のランダム化比較試験(RCT)
ランダム化比較試験とは研究参加者をランダムに2群にわけ、一方に介入を行い、他方には何も行わないか、別の比較対象とする介入を行う研究デザインです。
両群の変化を比較することで、介入の結果であるとかなり高い確信を持って結論する事ができます。
ここで何名を対象にするか(サンプルサイズ)は重要な部分であり、多ければ多いほど良いというわけではありません。
介入によって生じる「差」、つまりは効果が小さいと予想されるときには、その効果を検出する為に大きなサンプルサイズを必要とします。サンプルが小さいとサンプル間の誤差に効果が埋もれてしまうからです。逆に根拠もなく大きなサンプルを使うと、効果がないのに「有意差あり」の結論が出てしまいます。
このサンプルサイズを計算するには
①予想される効果量
②有意水準(α=0.01または0.05 が通例)
③検出力(0.8または0.9 その確率を80%にするか90%にするかあたりで問題ない)
この3つからサンプルサイズは計算されます。
研究で統計を用いる方は
統計解析ソフト Stata 16 | ライトストーン とか使ってるんですかね。
あとランダム化では研究者も誰が介入を行ったか分からないようにする二重盲検化などを行い、ホーソン効果やその他バイアスの影響を極力減らしていく手法もあります。
エビデンスの質としては高くなります。ただし一つの結果として、それだけを参考にするのは間違っている可能性も否めません。
⑥RCTの系統的レビュー(メタアナリシス)
様々な研究者によって行われたRCTなどの質の高い研究を持ち寄って統合するための統計的手法を、メタアナリシスと呼びます。
メタアナリスでは単一ではサンプルが小さく有効性が示なくても、統合することで有効性が示せることもあります。
しかし、一時研究で効果の無いものは公表されずにあることも多い為に、効果のある結果だけを集めた場合には、間違った結果が出ることもあります。その辺も注意しないといけない部分ではあります。
現在、最も質の高いエビデンスにあたります。
研究の手法で質が決まる
研究の方法で質が決まるということは、どれだけバイアスが取り除かれているかということです。EBM・EBPTにおいてはRCTやRCTの系統的レビューによって得られた知見を用いるのがベストです。
しかし、これらの報告はまだまだ少なく、目の前の方と重なるかと言われると、そのほうが珍しいかもしれません。どうやって使うかは、次回に書いていきたいと思います。
また、研究されている方で、事例研究だから意味ないとかではありません。事例研究の報告が重なれば、そこから準実験やRCTへとつながります。
臨床での研究が、これからのエビデンスを作っていくことは間違いありません。意味のない研究など、ないと思いますので、誤解のないようにお願いいたします。
さあ調べてみよう
研究の種類、エビデンスの質がわかったところで、実際の検索方法について説明していきます。
私が学生の頃は図書館の雑誌を探して、コピーしたものです。図書館のコピー機は10円だったのに対し、近くの小さな本屋は5円であり、永遠とコピーして店主ときまづい感じであった事を思い出します。
Google翻訳も訳わからん言葉を並べて、ブン殴ってやろうかと何度も思いましたが(冗談ですGoogle先生)、今やかなりの精度であり、英文献も探しやすくなりました。(英語の文献は日本語の何十倍の量)
余談は長くなりましたが、ネットで無料で調べられるもので、ある程度は十分かと思います。
それらを紹介していきたいと思います。
コクラン共同計画
エビデンスを検索する際にまず最初に当たるべきはコクラン共同計画になります。
信頼性の高いRCTなどの系統的レビューが検索できます。
全文見ようとすれば有料になりますが、アブストラクトだけなら無料であり、大まかに把握することができます。
日本語で翻訳しているのも一部あったりします。
ガイドラインも有用です
以下について載っています。(2011年なのでちょっと古い 今年第2版できるみたい)
1、背部痛
2、腰椎椎間板ヘルニア
3、膝前十字靭帯損傷
4、肩関節周囲炎
5、変形性膝関節症
6、脳卒中
7、脊髄損傷
8、パーキンソン病
9、脳性麻痺
10、糖尿病
11、心大血管疾患
13、身体的虚弱(高齢者)
14、下肢切断
15、地域理学療法
あと厚生労働省委託事業であるMindsには様々なガイドラインが載っています。
無料です。さらに、一般向けのもあるので、大変わかりやすく説明もしやすいですね。
個々の文献も調べよう
英文献はPub Med
使い方は
■図書館>データベース利用ガイド>PubMed利用ガイドを参考にしてください。
また、PT協会が解説付き英語論文翻訳を出してくれていたりします(神)
日本の論文ならciniiやGoogle Scholar
https://scholar.google.co.jp/schhp?hl=ja(GoogleScholar)
これらを利用する場合の注意点は、自身で論文の批判的吟味を必要とする事であります。
批判的吟味の評価項目は以下になります。
・研究手法は何か
・参加者に偏りはないか
・サンプルサイズは適切か
・参加者はランダムに割り振られているか
・ランダム割り付けは隠匿されているか
・盲検化されているか
・大きな参加者の脱落はないか
・すべての参加者は最初に割り付けられた群のままで分析されていたか(ITT解析)
・効果量と信頼区間が適切に報告されているか
・データに沿った整合性のある考察がされているか
また、研究による利益関係も見とく必要がありますね。(例えばの話、乳製品の会社が乳製品は体にいいよってデータを出してても、よくない結果が出た場合は公表していない可能性があり)
医師の意見情報
個人的意見はバイアスによりエビデンスの質は低いですが、参考になるものもやはり多いのは事実です。全てを鵜呑みにするのではなく、情報の一つとして取り入れることも良いかと思います。
というわけで、医師の情報サイト「メディカルノート」と「メドレー」
英語検索の方法
Google検索で興味のある単語にevidenceをつける。
例えば[stretch evidence]と調べます。
検索の1番目には被引用件数258件 2012年のものが出てきました。
CURRENT CONCEPTS IN MUSCLE STRETCHING FOR EXERCISE AND REHABILITATION
システマティックレビューの文献ですね。
2番目に2020年1月15日のものが出てきました
Quite a Stretch: Stretching Hype Debunked
こちらはすごいまとめたやつですね!なんと分類していいのかわかりませんが、ペインサイエンスのサイトだということはわかりました。(ありがとうGoogle翻訳!)
被引用件数が多いものを一つの目安としますが、新しい情報はその点が少なくなるので、難しいところです。検索上位かつできる限り年代の新しい物を選ぶのが良いかもしれません。
ちなみに日本語で[ストレッチ エビデンス]と検索すると
1番目2012年の市橋先生の理学療法学に載った論文のpdf
https://www.jstage.jst.go.jp/article/rigaku/41/8/41_KJ00009647372/_pdf
2番目はストレッチ専門店Dr.ストレッチのサイト
うーん日本語検索って、、、。
(あくまで一例であり、全てではなくたまたまな結果です。一概には言えませんが、日本語の情報よりは英語検索の方が信頼性が上がると思います。)
最後に
検索手段はこの他にもあり、病院や学校などでは有料のものも手に入れられるかもしれません。使わない手はないので、一度確認してみましょう。
次回はいよいよEBM・EBPTの実際の活用方法になります。
待てない方はこちらをみてください。
「予告」ここ↑に書いてる内容の事を主に書くだけなので、次回は大した内容にはなりませんので悪しからず。
なので、他の記事も見ていってください↓
知りたく無い?↓
興味のある方、気になる方は下をポチッと押してください。
応援していただける方は↓こちらもポチッとお願いします。
エビデンスの意味とは?EBM・EBPTって?学び、情報を収集し、活用せよ!!(①学ぶ)
「エビデンス」と聞くだけで、毛嫌いする人もいるでしょう。
はじめに言っておきますが、今までの経験に基づく治療を否定するつもりはありません。もちろん個人を診ることが大切だということもわかっています。
しかし、
エビデンスを学んで理解し、うまく情報を集め、活用することで、今よりもずっとより良い医療が提供できると私は考えます。EBM・EBPTについて
3つのセクションで行う今回はまず「学ぶ」です。
まずは「エビデンス」を学んで、理解しましょう。
あなたはエビデンスのこと、どれだけ理解していますか?

目次
- なぜエビデンスが必要なのか?
- エビデンスとはなんなんだ?
- 専門的だからこそ盲目的になる。
- EBMとは
- それってエビデンスあるの?って言ってる人はエビデンスの事を理解していない。
- NBMの反対語でも無い
- エビデンスとの付き合い方
- 最後に
なぜエビデンスが必要なのか?
「治ればいいじゃないか!」
そんな言葉も聞こえてきそうですが、、、私も確かにそう思います。
しかし、実はその治療が意味なかったり、反対に害を与えているとしたら、恐ろしいことだと思いませんか?
それって、自分たちだけではなかなか見抜けないと思います(様々なバイアスによって)
自分がやっている治療の根拠、正当性を持つ為にもエビデンスは必要だと思います。
まずはこれを知ってほしい。エビデンスを知らなかった悲劇
2011年3月11日にあった東日本大震災
多くの人が犠牲となり、心に傷をおった多くの子供たちがケアを必要とした出来事である。
そこには多くの臨床心理士がケアに赴き、介入を行った。
心理的デブリーフィングとはトラウマの内容を吐露させる心理的介入。
これによって子供たちは救われたか?
答えは悲劇的なものだった。悪夢にうなされたり、情緒不安定になる結果となってしまった。
実はこの心理的デブリーフィングは、阪神淡路大震災の後に注意を促していたり、2001年に起きたアメリカ同時多発テロ後に、害があることを警告するコクランレビューも発表されていました。(Psychological debriefing for preventing post traumatic stress disorder (PTSD). - PubMed - NCBI)
この場に駆けつけ行った臨床心理士の多くは悪意なく、「助けたい」という一心での行動だったと思います。
しかしその行動は、子供たちに害を与える結果となりました。
まさにこれはエビデンスを無視または軽視した為に起こった悲劇の一例と言えます。
一歩間違えれば害となる。知らなかったでは済まされない。
それが医療です。
だからこそ、エビデンスを知る必要があるのです。
あなたがその手で人を殺してしまう事だってあり得るのですから。
エビデンスとはなんなんだ?
世の中には様々な治療があります。同じ疾患であっても、いろいろなアプローチがある。それは本当に効果があるの?悪くならないの?
これらを確かめる為には実験で確かめるしかありません。
「なんとなくあやしいな」というものでも、臨床実験での結果が得られれば、良いわけで、科学とは公平なものなのです。(怪しそうなのはだいたい効果を支持するエビデンスが無かったりする)

専門的だからこそ盲目的になる。
「これを飲めば治る」と言った商品は世の中にいくらでもあります。他にも「祈りましょう」や「磁場を利用して」など。
これらに科学的根拠の効果は現在ないものがほとんどです。
感覚的にも「何をバカなことを言っているんだ、そんなもの効果が無いに決まっているじゃないか」と思う方も多いと思います。
しかし、これは現代の科学が少しずつ証明してきたからであり、今でもある地域では"呪術"たるものが存在し、病が治ると信じられています。
ではストレッチは拘縮(関節包外の軟部組織が原因で起こる関節可動域制限)に「効果がない」と言われたらいかがですか?
これはコクラン共同計画(コクラン共同計画の詳細は次回に記載予定)に公表されているものです。
もちろんストレッチの全てを否定するつもりはありません。
ケガの予防や痛みに対しては効果があるといった報告もあります。
ストレッチの効果に関して詳しく知りたい方は↓オススメ
拘縮の改善及び予防には効果が無い
しかし、この事実を知らされても、多くのリハビリ専門職の方は信じられないのでは無いでしょうか?
医療は日進月歩であり、日々更新されています。
効果があるものを提供する事が、治療者の責任だと思います。
知らず知らずにただの"祈り"と変わらないことをしていませんか?
あなたは、なぜその方法を選んでいますか?
リハビリテーションのアプローチには多くの手技と言われるものがあります。
多くの方法の中から、なぜその方法を選んだか、その理由は以下4つが当てはまるのでは無いでしょうか。
①その手技が好きだから
②その手技を多くの時間と時にはお金をかけ学んだから
③所属施設で求められているから
④効果があるから
私も、様々な手技を学び、それらを試してきました。いつのまにか目の前の方を診ているようで、実際には手技が中心となり、無理やり対象者をその手技に当てはめていた経験があります。
②その手技に多くの時間と時にはお金をかけ学んだから は多くのリハビリの先生方は経験があると思います。ウン万円もする講習会に通い、習得したものを絶対に効くと信じ、盲信的に行ってしまう。かけた時間とお金のことを考えて、後には引けない状態です。これはまさしくサンクコスト効果であり、効果が出ないとわかってもその手技に更にかけてしまうことになります。
患者の立場で考える
上記の①〜③は治療者の立場からでしかない理由であり、患者(クライアント)の立場からすれば全く関係のない話です。
何よりも「効果のある/ない」で判断し、もちろん効果があるものを提供してほしい。
ただそれだけです。
「この病院は〇〇の方法で有名なんです」と言われても、その方法に効果がなければ意味がありません。
なのに、そこに従事する方はその方法を疑いもせずに今日もその手技ばかりを行っています。
なぜ効果の無いものを効果があると思ってしまうのか
「効果があれば良い」とは述べましたが、その「効果」についてはもう少し掘り下げる必要があります。
世の中になぜ効果の疑わしいものが多く存在するのか?
信じられないようなものでも、必ず「効いた」という人が存在します。
そこには2点の大きな理由が考えれます。
1、人にはバイオリズムが存在し、調子の良い悪いの波がある。
調子の良し悪しは、特に理由がなくても経験した事があると思います。波のどん底の時にたまたま代替医療(通常の医療に代わる方法)を試し、それがどん底から回復する時と重なって、効いたと思う。それをしなくても、回復していたのかもしれないのに。
人間は目の前の現象に腑に落ちる理由を求めたがります。いつもと変わったことをして、良くなればそれが原因だと思い込んでしまうわけです。
2、プラセボ(プラシーボ)効果
「病は気から」この言葉が意味するように、気持ちが変われば病気も改善する。実際に偽薬による身体に実際に変化をもたらす報告はいくつもあります。
(ラットへのプラセボ条件付けでもあるので人の例とはまた違いますが、こんな研究もあって個人的にはすごく面白い
プラセボ効果で痛みが和らぐのはなぜか |理化学研究所 生命機能科学研究センター(BDR) )
これら2つが重なって効果の無いものでも、効果が出現する人は一定数いるわけです。
治療者が効果があると思うのは更に厄介
実際に目の前で効果の出現する方を見てしまうことに加え、治療者(セラピスト)側にいくつかのバイアス(思考の偏り)がかかります。多い例を以下に3つ紹介します。
1、確証バイアス
自分の都合の良いように事ばかりの情報を仕入れてしまう。
「この方法は効果があるという評判ばかりだな。」(ネットで4、5件書かれているのをたまたま見ただけなのに)
2、正常性バイアス
自分に都合の悪いものは過小評価し、寄せ付けない
「この方法効果ないって言ってるけど、実際目の前の人には効果出てるし」(その効果は上記の可能性)
3、観察者期待効果
観察者の期待する部分にしか意識がいかない
「姿勢良く歩けてるな、OK」(見られて緊張してただけ)
ここまで記載してきた事は多くの臨床の現場で見られる事であり、自分1人では判断できません。患者側も治療者側にも真の効果を見えなくしているからです。
ではどうすれば良いのか?
それをエビデンスが知っています。
EBMとは
EBM(Evidense-Based Medicine)という言葉が発表されたのは1991年Guyattの論文によって初めて使われた用語であり、その中にこの方の定義が書かれています。
臨床家にとって、エビデンスに基づく医療とは、文献検索の技能、批判的吟味力、情報統合力を要するものである。また、エビデンスを目の前の患者に適用可能かどうかを判断する能力や、もし直接的エビデンスが欠如している時に決断をするにあたっての系統的アプローチも要求される。
また、David L.sackett らによる定義は
”the conscientious, explicit and judicious use of current best evidence in making decisions about the care of individual patients”
(一人一人の患者の臨床判断にあたって、今現在の最良の 証拠を、一貫性を持った、明示的かつ妥当性のある用い方をすること)
更にSackett er al.(2000)は
Evidence-Baced Medicine(EBM)とは、研究による最善のエビデンスと臨床技能、および患者の価値観を統合するものである。
と述べています。
EBMとは「科学的根拠にも基づく医療」という訳され方をしますが、これは誤解を産んでいるのかもしれません。
EBMとは目の前に患者に対して、適用可能である方法を、今現在の最良の証拠を基に考え出すことだと思います(あくまでも個人的解釈)
ただ、出された論文を書いてある通りにするだけがEBMではありません。
論文を基に経験則も踏まえて、
現段階での最良の方法を患者主体とし、提供する事が真のEBMになります。
そこにはもちろん、治療者側の技術も必要となってきます。その為の手技の必要性もあると思います。だから、今までやってきた事は決して無駄ではないのです。
そこに盲目的にすがるのではなく、応用し実践していく事が大切です。批判的に。
ちなみに、EBPT(根拠に基づいた理学療法)についての定義も示されています。
Evidence-based Physical Therapy:根拠に基づく理学療法
EBMの概念に基づいてEBPTの概念的定義を考えると、「EBPTとは、個々の患者に関する臨床問題や疑問点に対して、(1)臨床研究による実証報告としての科学的根拠、(2)理学療法士の臨床能力、(3)施設の設備や機器の状況、(4)患者の意向や価値観を統合した最適な臨床判断を行うことによって、質の高い理学療法を実践するための一連の行動様式」と位置づけることができます。わが国の理学療法領域では、科学的効果判定の追究をはじめ、理学療法の科学性の確立に積極的に取り組んできていますが、現在のEBMの限界や理学療法特有の問題などから、EBMをそのままEBPTとして導入し実践するには課題も多く、研究の蓄積が臨床に十分生かされていない面があります。EBPTは、個々の患者により良い理学療法を提供するために具体的な行動や判断の基準を示した実践的な方法です。今後は、臨床において実践を通して一つ一つの課題を検討していくことによりEBPTの内容も進歩し、理学療法の科学性を向上させることが望まれます。EBPTの実践によって、中立的かつ科学的な根拠と患者の意向や価値観を尊重した質の高い理学療法を展開することが可能になると考えます。2009年05月01日掲載
それってエビデンスあるの?って言ってる人はエビデンスの事を理解していない。
なぜエビデンスが大事なのか、どう使うべきなのか、
私はこの考え方が非常に大事だと思っています。
しかし、EBM、EBPTという言葉だけが先走り、正確に理解されていがために起こる、
それってエビデンスあるの?という、マウンテンゴリラセラピストが散見される事を、非常に残念に思います。
何故なら以下の2点を理解していれば、そのような考えにならないと思うからです。
1、エビデンスとは統計的な手法を用いている。
臨床試験での一番信頼がおけるデザインはランダム化比較化試験(RCT)であり、統計的手法を用いています。統計での問題であり、そこには必ず漏れる方がいます。エビデンスがあるからと言って全ての方に効くわけではありません。エビデンスがある。そこから更に考え抜いてから、治療に用いる事がEBMになるので、エビデンスあるの?は浅はかです。
2、エビデンスが無いものは全て効果がないのか。
あくまでもエビデンスとは臨床実験がされてから公表されます。そもそも対象データ(疾患数や終末医療)が少なかったりすれば、研究自体が少なく、信頼できるデータは集まりません。エビデンスが無いからといって治療はしないのか。ではなく、それ以外にも解剖学に基づく事や経験則を使う事は不正解だとは言い切れません。その方法がこれからの大きなデータになる可能性もあり、一般化されることも将来ありうるからです。言うなれば、エビデンスとは過去のデータの蓄積であり、そこから未来を作るのは各臨床家の役割でもあるからです。
だからそんなマウンテンゴリラには言ってやりましょう。
エビデンスがあれば良いのですか?と。
EBPTとは?
エビデンスがあれば良いのかと言えばそういうわけではありませんが、やはりしっかりと効果のあるものを提供すべきです。
理学療法の場合はEBPTとなるわけですが、
では、そのEBPTをどうやって進めれば良いのでしょうか。
今回、これは以下サイトに丸投げしますので、見てください↓(この第3回で説明する予定 別に疲れたわけじゃないんだからね!)
また、ガイドラインも多く出されていますので、これは見て欲しいです!!
今年に第2版も予定されていますし!!
NBMの反対語でも無い
EBMについて少しでも理解していただき、誤解している部分が解消されればと思っています。
そこでEBMの対照としてNBM(Narrative-Based Medicene)が挙げら、それについても知っておく必要があります。
NBMとは「物語りと対話に基づく医療」と訳されます。
患者が語る「物語」から,病気だけではなく、患者個人の背景や人間関係を理解し、患者の抱える問題を全人的(身体的、精神・心理的、社会的)にアプローチしていこうとする考え方となっています。EBMの後に提唱された考え方です。
『EBMでは全ての人は当てはまらない!もっと個人を診ようよ!』という雰囲気で思われがちですが、そもそもEBMは患者主体であり、個人を診ています。
NBMの位置付けとしてはEBMを補完するものとしています。
その方の背景を重視する事が、エビデンスを軽視する事には繋がりませんし、対立する構図にはなりません。
どちらも重視し、そして個人として患者を診ていく事が大切なのです。
エビデンスとの付き合い方
エビデンスに対する批判や誤解は多くあると思います。何事もそうですが、理解しうまく付き合っていく事が大切です。今後、エビデンスと関わる中で起こりうる問題と解決策を記載します。
エビデンスによって特定の手技を批判すべきでは無い!と言われたら。
批判には2種類ある
①科学的根拠に基づいた合理的かつ健全な批判
②根拠のない、感情的批判
これらは区別されるべきであり、
①は学問の進歩において欠かす事のできない批判であり、真摯に受け止めなければいけない。
②は嫌な気持ちしか生まれないのでやめましょう。
エビデンスは統計的多数者を重視し、少数者を切り捨ててる!と言われたら。
科学が統計に頼るのは、人間や社会の減少に不可避の誤差や偶然はランダムな性格を有しており、それに対処するには確率を用いるのが最善の方法だからである。たまたま―日常に潜む「偶然」を科学するより
効果のある人もいれば、効果の無い人もいるし、同じ人でもタイミングによっては効果の無い時もある。仮に80%の人が効くからといって、20%の人が効かないから20%の人を切り捨てるという意味ではなくて、それは80%の人にしか効果が無いとしか言いようがない。100%効くというと嘘になる。
ただ、治療の選択肢として確率の高いものを選ぶのは、合理的であり倫理的である。効果が出なければ次の手法を用いれば良いだけの話だからです。
ランダム化比較試験は対照群はかわいそうじゃないか!と言われたら
そもそも実験なので、そこに効果があるか、もしくは害があるかもわからない。全員に同じ事をすることこそ問題です。
また、逆もあり今までなされた古い治療と何もしない群で分けることもある。その際に古い治療に効果が無いもしくは害があるということもあります。
エビデンスは大事だけどエビデンスが全てでは無い!と言われたら。
その通りです。EBMは目の前の患者に対して最良の方法を考え出す手法であり、その根拠にエビデンスを使用するだけで、エビデンスが全てだと言っていませんよ。
最後に
ワンピースの名言 で最も私が好きなのは
・・・・何かと言えば「命」「生け贄」「血」
・・・・それで神が喜ぶのか
この儀式は我々に対する侮辱だ!!!
過去の偉人達の功績を無下する様なこの儀式を私は許さん!!! 人々の幸せを望み...海へ乗り出した探検家や研究者達へのこれは侮辱だ!!!! 人の命を望むとされるお前達の神にとっても!!これは侮りではないのか!!! byモンブラン·ノーランド
です。
これは流行り病に対して、生贄の儀式を行う事に対しての怒りです。
医療とは日進月歩であり今日の常識は明日の非常識になり得ます。
人生を扱う仕事でもあるリハビリ職は日々精進し、最良の方法を提供しなければなりません。
自分の目の前の現象しか信じない場合、それは生贄の儀式を行っているに過ぎないかもしれないのです。
視野を広げ、多くを学び、知恵や技術を科学的根拠に基づいて提供していかないといけないと思います。
私の手が誰かの為になるように、日々精進して参りたい所存です。
知りたく無い?↓
興味のある方、気になる方は下をポチッと押してください。
応援していただける方は↓こちらもポチッとお願いします。
『12人のクライエントが教えてくれる作業療法をするうえで大切なこと』をPTが読んだ感想
私は11年目(令和元年現在)の理学療法士ですが、この
『12人のクライエントが教えてくれる作業療法をするうえで大切なこと』(
齋藤佑樹:著) を読んで、
自分のセラピストとして振り返ることと、これからの仕事に対する姿勢を考えさせられ、
何より体の芯が熱くなったので、内容を少し紹介しようと思います。
著者プロフィールなど 齋藤佑樹の研究室 on Strikingly
※記載している内容は著書の一部であり、引用部と私個人の解釈を合わせて記載しています。全文を引用する訳にはいきませんので、抜粋した内容が著者の意思に反する場合もあるかもしれません。その点も踏まえてご理解の上、ご覧いただければ幸いです。また、少しでもご興味いただければ、本書をお読みいただく事をお薦め致します。

目次
この本について
本の内容としては、作業療法ジャーナルに掲載された連載のコラム
「ひとをおもう」に加筆・修正されたものです。
12人の実際にいたクライエントと、作業療法(アプローチ)について書かれています。
そこから、クライエントを診る上で大切なことが、細かく丁寧に解説されています。
臨床を行う上で、重要になる
・よりそう
・その人らしさ
・個人の尊重
・QOLとは
・関係性
などなど
これらのワードは大切だとわかっていても、なかなか詳しく教えてもらう機会も少なく、日々私自身モヤモヤする気持ちがあると感じています。
そんな悩みを解決する糸口を見つけてくれるである
臨床を行う上で大切な”向き合う気持ち”が、この本には描かれています。
そんなことが書かれている
『12人のクライエントが教えてくれる作業療法をするうえで大切なこと』
から、特に私が心打たれたところをいくつか抜粋し、自身の思うことも交えながら紹介していきたいと思います。
自立とは
自立とはなんでしょうか?
一人でできること?
限られた環境で、限られた用具を使い行えれば良いの?
目標をADL(日常生活動作)の自立を目指すと思います。
自立したとしても、それが福祉用具を使い、環境を整えて、時間が通常の2倍もかけてできたとしたらそれは自立でしょうか?
脳梗塞により中等度の右麻痺を呈し、回復期リハ病棟に入院したサキさん。「食事」動作は入院当初は左手スプーンを使用して摂食動作は自立。数週間後には、右手で自助具の箸を使用した食事が可能になりました。
〜
しかし、サキさんの食事には解決すべき大切な課題が残されていました。
〜
サキさん「私は仲のいい友人が3人いまして、毎月1回、みんなでオシャレをして、雰囲気の良いお店で4人で食事会をするのが恒例行事なんです。食事に行くお店は和食の店が多いので、できれば自助具を使用しないで普通のお箸で食事ができるようになりたいんです。最初に自助具を使って右手でご飯を食べられたときは、本当に嬉しかったんです。でも正直いって、今使っている自助具を友人との食事会で使用する気持ちにはどうしてもなれなくて・・・」
〜
すぐに私はプログラムを修正しました。
食事については、所作等審美的な側面も重視しながら、左手で通常の箸を使用するための練習を強化しました。
〜
無事自宅へと退院。現在でも友人との食事会を継続しています。
12人のクライエントが教えてくれる作業療法をするうえで大切なこと
より一部改変し抜粋
私はゴールをいつでも「歩行」や「食事」、「更衣」、「トイレ」といった結果においていました。
杖や装具を使用してでも、歩けたらそれで良いじゃないか。何処かへ行く、排泄をトイレでする、これらの目的を果たせるならば、やり方にこだわる必要はない!というように考えていました。
しかし、当事者はそうではありません。
目的を果たすためにどうやってやるのか。どのようにやりたいか?
行動そのものの過程が重要になってくる場合も多いです。
それはそうです。それが人間なんです。
あなたがもし、結果重視なのであれば
「できれば良い方法」から「満足する方法」へ考え方をシフトしないといけないかもしれません。
その為にも関係性が重要になってきます。
クライエントがセラピストに対して、
本当に想っていることが言える、遠慮せずに、伝えられる。
その為にセラピストは、大いなる技術と自信と信頼を得ないといけません。その上で相手を尊重する関係性が大事だと思います。
「問題」解決とは誰の「問題」
認知症の方はしばしば問題行動をとります。
でも、よく考えてみてください。
それは誰の問題ですか?
本人の健康を害するような問題もあります。
職員の業務上の問題もあります。
後者の場合、当事者の本意を無視していませんか?
「ヨシさんが最近厚着をしています」カンファレンスの話題はヨシさんの季節外れの厚着をどう”やめさせるか”です。確かに今日のヨシさんは肌着3枚セーター2枚の、計5枚の衣類を身につけています。(8月上旬)
〜
おそらくヨシさんには、私たちとは異なる世界が見えているはずです。
〜
1日に何度もヨシさんのもとへ通うようになって数日、私は思い切って訊いてみました。「しかしヨシさん、毎日寒いですよね」
ヨシさん「あんなに雪が積もっているんだから当たり前だ」
ヨシさんの視線の先に目を向けると、ヨシさんはおよそ30m先の、ラウンジの奥にある職員のミーティングスペースを見つめていました。前面がガラス張りでできたミーティングスペースは、昼間は強い日差しが差し込む為、真っ白いロールカーテンが下されていました。8月の強い日差しが外から照りつけるロールカーテンは、まるで真冬の晴れ間に雪景色を眺めた時のように、眩しいほどに白く光っています。重度の認知症を抱えたヨシさんにとって、おそらく今日は真冬でした。
〜
ロールカーテンが見えないように、パーテーションを置くことに加えて、毎日2回、短時間の散歩をプログラムに追加しました。季節の話題に触れたり、草花の話をしながら施設の周囲の散歩そしました。
プログラム変更後、ヨシさんは厚着にこだわらなくなり、季節にあった相応の格好で日々を過ごすことができるようになりました。
12人のクライエントが教えてくれる作業療法をするうえで大切なこと
より一部改変し抜粋
もしも、厚着を防ぐ為に服を預かったりしていたらどうなっていたでしょうか?見た目は解決していたかもしれません。
しかし、ヨシさんの気持ちは問題だらけです。
想像してみてください、真冬に薄着しか渡してもらえない状況を。
なぜ??怒り悲しみ、とにかく負の感情に襲われることは間違い無いでしょう。
この他にも心当たりはありませんか?
・夜間にゴソゴソとして危険な為、睡眠薬を導入する。
・トイレは頻回で、「さっき行ったばかりですよ」と我慢してもらう。
・食事量が少ないから、介助で食べさせる。
などなど
一見その方のためを思って対処を行なっているようですが、
結局は目の前の現象にしか着目していません。
当事者はその行動をとる理由があります。
なぜ?そのような行動を取るのか、
その理由を深く深く追求することが大事です。
真の理由はわからないこともあるかもしれません。
ただ、じっくりと観察し、アセスメントをとり、信頼関係を築いたうえで、フラットな目線でその方を評価した時、真の理由が見えてくると思います。
その理由を多くの職員で共有し、問題解決に向かうことが大切だと思います。
それは誰のためのリハビリ
おそらく多くのセラピストは
助けたい、救いたい、誰かの役に立ちたい!
といった、誰かの為になりたいと思って仕事をしているかと思います。
しかし、思いが強すぎるためか、初心を忘れてしまうのか、
クライエントを置き去りにしてしまっていることがあります。
私は週2回、長期療養病棟に入院しているクライエント役20名を対象に40分間のレクリエーションを提供する役割を担っていました。
〜
ある日、私は科長に相談しました。バリエーション豊かに様々なプログラムを提供できるようになりたい。皆で盛り上がることだできるプログラムを提供したい。でも今の自分はそれができていない。私はその時の気持ちを正直に伝えました。おそらく私は、課長に相談すればきっとプログラムを考えるコツを教えてくれるのでは無いか、そんな淡い期待を抱いていたのでしょう。しかし科長から帰ってきた言葉はm私が期待したそれとは全く異なるものでした。
「患者さんたちは毎回違うレクをしたいの?あなたが毎回違う事をしたいの?患者さんたちはワイワイ盛り上がりたいと思ってるの?あなたが場を盛り上げたいの?」
〜
クライエントのことを考えていると思いながら、実は私の関心は、自分がレクリエーションをうまく提供できるかに向いていたのでした。
12人のクライエントが教えてくれる作業療法をするうえで大切なこと
より一部改変し抜粋
まさにこれと同じようなことはよくあるのでは無いでしょうか。主役はいつだって目の前の方のはずです。
目新しい方法やいつもと違うアプローチ、それは誰が望んでいるのでしょうか?
いい格好をしたいだけか、できると思われたいからか、そんな風にやっている時はありませんか?
クライエントの主観的世界を想像し、本当に望むことは何なのか?
これもまた、相手を想い、よく観察し、評価する。そこから真に必要なことを提供する。
主役はいつだって目の前の方だからです。
私はPTなんだけどね
私(ブログ管理者)はPT(理学療法士)です。自称、OT(作業療法)推しPTです。
新人の頃にOTの学会発表に行きました。(2009年ごろ)
そこで、『ALS疾患の方をパチンコに連れていく』と言う症例発表を聞いた時に衝撃を受けたことを今でも覚えています。
私は「医療者たるものが、パチンコなどと言う副流煙満載のギャンブル場にクライエントを連れて行くのか?しかも大分と無理をしてでも。諦めたほうが良いだろうそれは」とタイトルを聞いたときは衝撃的でした。
しかし、その中身は願いを叶える為に全力を尽くしてサポートする、これが真のQOLなんだと感銘を受けたのです。
そこから、同期のOTとの交流やOTの勉強会にも積極的に行くなど、OTの見えているものを学ぼうと必死に頑張っていました。
おそらくPTの考え方だけでは、今の私のリハビリは成り立っていないと思います。
兎にも角にも、私は作業療法というものが大好きであるのです。(もちろん理学療法も好きなんですけどね)
まとめ
12人のクライエントが教えてくれる作業療法をするうえで大切なことを読んで、
今までのセラピスト人生を色々と思い出し、反省することだらけでした。
ただ、これを機会にこれから、この本に描かれていることを大切に
リハビリテーションと向き合っていきたいと思います。
この本は、リハビリ職を目指す学生の方や、新人の理学療法士の方、今のリハビリへの自身の姿勢に対して悩んでいる方などにおすすめしたい一冊です。
興味のある方、気になる方は下をポチッと押してください。
応援していただける方は↓こちらもポチッとお願いします。
【給与公開!】老健勤務の理学療法士の給与はいくら?平均いくらもらってる?
誰もが気になるお金の話
今の勤め先はこれだけもらっているけれど、他はどうなんだろう?
気になる人も多いと思います。ただ、実際にいくらもらっているかは、調べてもわからないものです。
そんな気になるお金の話を今回は思い切ってしようと思います。
2018年3月の私自身の給与を公開いたします。(理学療法士9年目)
転職や理学療法士を将来目指している方、お金が全てではありませんが、1つの参考にしていただければと思います。

前職場の2018年3月の給与明細が出てきたので公開いたします。
私の当時の経歴などですが、
病院から老健に転職し、そこで4年働いている9年目32歳の理学療法士
業務は管理職+現場であり、デイ・老健・訪問リハビリに携わる
勤務時間は9時から18時で完全週休2日制(それ以外は有給 年休106日)
残業は月50時間以上してたと思います。(研修とか会議と含め、当時の話)

見にくいですが、手取りで255,530円です。(ただしボーナスは年支給で50万円くらい)年収ですと430万円ほどでした。
理学療法士の平均月収は27.7万円、経験年数10年〜14年で29.7万円(総支給額)なので、平均よりは上です。(↓リンク参照)
支給内訳
支給の内訳ですが
・基本給:185,000
・時間外手当:48,000 (みなしの固定残業でした)
・ 役職手当:40,000(リハ科の副主任してました)
・資格手当:20,000(PTのみです)
・車手当:16,100(訪問リハを自家用車で行っていたので、そのガソリン代)
・夜勤手当:8,000(夜間急変時に対応する電話当番を月8日の分)
・携帯手当:500
あとは通勤費等です
この職場はやめました
給与は良い方かもしれませんが、やめました。
なぜか?
それは時間が欲しかったのです。
忙しさもあり、休みも少なく残業ばかり(働き方改革の以前)
その頃から、PTの勉強もしたいし、ブログもしたいし、YouTuberにもなりたいし、講師とかしたいし、、、そう思ったときにそんな余裕がありませんでしたので思いきってやめました。
転職してどうなった
今の職場は9時から17時30分 残業もほぼなく
休みが年間121日 そして驚くことに
給与も上がりました。
なんでそんな良い職場に巡り会えたのか
今回、これだけ好条件の職場に巡り会えたのはたまたまで、私は凄まじく運が良かったと思います。
10年目で転職しましたので、役職なしであれば平均年収は400万円弱くらいが相場のようです。
給与を下げずに、休みも多く、残業がないところに行きたかった私は、
転職サイトに登録し、とにかく
給与を下げずに、休みも多く、残業がないところに行きたい事を強く担当の方に伝えました。
すぐに、やめたい事ではなかったので、この条件が見つかるまで探してくださいと頼みました。
そしたら登録してから3ヶ月くらいでたまたまですが、今の職場が見つかったのです。
登録して、とにかく自分自身の条件を遠慮なく言うことがポイントです。
複数登録しておいて、担当の方とうまくコミュニケーションを取れれば、転職も円滑に進むと思います。
どこか良いところがあれば転職しようかなと言うスタンスでOKだと思いますので、迷うくらいなら登録だけしてみると良いかもしれません。
↓転職紹介サイトを貼っておきますので、登録される方は、私の転職の記事も併せてみてください。
転職時の体験談と注意点ものせていますのであわせてみてください。↓
本日も読んでいただいた方、ありがとうございました。
認知症短期集中リハビリテーション実施加算「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」を読んで②
前回の続きで、
認知症短期集中リハビリの実際のプログラムと事例について紹介していきます。
前回記事↓↓
「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」
ご存知ですか??
認知症短期集中リハビリテーション実施加算を取っている施設や、
これから取ろうとしている施設の方は必読です!!

目次
- 認知症リハビリテーションプログラムについて
- 回想法
- 見当識訓練
- 記憶訓練
- 音楽療法
- 運動療法など
- 手工芸・アートなど
- 言語・コミュニケーション訓練
- 認知機能賦活訓練
- 料理・園芸
- 薬物療法について
- 事例紹介
認知症リハビリテーションプログラムについて
認知症短期集中リハビリテーションというくらいですので、認知症に対するリハビリテーションを行わなくてはいけません。
目指す効果と、それぞれのプログラムについて、見ていきたいと思います。

回想法
回想法はBPSDや抑うつに対しての効果が期待されます。
残念ながら、記憶工場の効果は確実でないというシステマティックレビューもあるため、留意が必要です。特に本人が好まない場合には、効果は期待されないということが考えられます。
ちなみに回想法の方法等については以下も参考にしてみて下さい。
回想法の有効な実践法
過去のことはいつでも幸せとは限りません。
ネガティブな記憶を思い出す可能性もあります。
それでも、その方はそれを乗り越えてきた過去がありますので、
傾聴し、肯定的な意味付けができるように支援してくことが有効です。
昔の道具を使用する方法は、手続き記憶が残っており、そこからエピソード記憶も喚起されていくことが期待されます。
さらには、道具の使い方を若い方に教えることで、本人様の自信にもつながるので、
大変有効な手段と言えます。
回想法により、過去を思い出すことの意味
認知症で記憶力が低下すると、現在と過去が分断され、今の自身の存在そのものに不安を感じてしまうこともあります。
過去を思い出すことで過去との連続の上に現在の自分自身の存在を実感する事になり、そこに大きな意味があります。
また、同じ顔を経験した方とも話をする事(あの映画が好きだった あの歌が好きだったことなど)で、他者との関係性(社会性)を確認する事にもつながります
個人回想法(1対1)か集団回想法(複数名)か
どちらで行うかは、対象者へのアセスメントからと目的により異なってきます。
1対1で行う場合
本人が本当に聞いて欲しいと思っている事、理解している事に耳を傾ける事ができます。
集団に入る事が苦手な方もいている事や、デリケートな過去の記憶にもアプローチできます。特に信頼関係の低いはじめは、ゆっくりと傾聴する事が必要ですので、個人回想法から始める事が良いです。
複数名で行う場合
他者との関係性にクローズアップされます。
自分自身が集団で話すことはもちろんですが、他者の話を聞くことで思い出し、自らの発言が増える場合もあります。
また、楽しく思い出を語ることで、「受け入れられている」「認められている」と思う事ができれば、それ自体がQOLの工場になります。
見当識訓練
見当識とは、現在が何月何日何時なのかといった「時の見当識」と
自分がどこに居るかなどの把握である「場所の見当識」があります。
時の見当識
よく「今日は何月何日ですか?」と質問をする事があると思いますが、
こんな簡単なことを答えられないと、自尊心を傷つける可能性があります。
数字が答えられても、大きな意味はありません。
それよりも大切なことは
今の季節を外の景色や気温などから感じること、朝・昼・晩のいつかがわかること。
こういった時の流れを感じて思い出す事が大切です。
また、日付に関してはカレンダーにより行い、その際にはその人に関連のある記念日(家族の誕生日など)や行事ごと(孫に会う日 孫の発表会など)を記載すると良いです。それらについて会話を行い、生活の流れを「実感」してもらう事が大切です。
場の見当識
ここの場がどこなのかといった、名前を当てる事に意味はさほどありません。
それよりも。ここで自分が何をするのか、ここに居ると楽しくなるのか、安心できるのか、空間とその場にいる他の人たちと自身の関係性を明らかにして、一緒にここにいたいとわかってもらう事が大切なのです。
記憶訓練
人の名前を覚える、パズルを行う、神経衰弱、家事を手伝う(手順を覚える)など、
記憶訓練には様々な方法がありますが、大切なことは楽しんで行ってもらう事です。
ただでさえ記憶力が低いので、課題が難しくなるとモチベーションは下がりますので、楽しい課題を与える事が大切です。
音楽療法
エビデンスとしては十分ではありませんが、臨床経験上、音楽が与える効果を実感しているリハビリテーション専門職は多いと思います。
これもまた、様々な方法がありますが、本人の好きなものを楽しんでもらう事が大切です。
音楽療法の様々な方法の例を挙げていきます。
・カラオケを歌う(聴く)
・リズムに合わせて運動を行う
・楽器を演奏する
・BGMとして使う
・詩吟や民謡を披露する
など色々とできる方法はあるかと思います。
運動療法など
頭を良くしたいなら、体を動かせ というほど認知症の予防にも運動は有効です。
散歩などによる有酸素運動は、前頭葉の昨日工場に関連するという報告もあります。
その他にも体操による「空間認知能力の向上」など様々な効果が期待できます。
他にも方法や効果について↓リンクも参照にしてください。
また、コグニサイズといった体を動かしながら認知課題を行う、認知機能向上を目的とした運動プログラムも有効的です。
コグニサイズとは国立長寿医療研究センターが開発した運動と認知課題(計算、しりとりなど)を組み合わせた、認知症予防を目的とした取り組みの総称を表した造語です。英語のcognition (認知) とexercise (運動) を組み合わせてcognicise(コグニサイズ)と言います。Cognitionは脳に認知的な負荷がかかるような各種の認知課題が該当し、Exerciseは各種の運動課題が該当します。運動の種類によってコグニステップ、コグニダンス、コグニウォーキング、コグニバイクなど、多様な類似語があります。コグニサイズは、これらを含んだ総称としています。
国立研究法人 国立長寿医療研究センターホームページより引用
手工芸・アートなど
手芸については、編み物、刺し子、折り紙、箱作り、などがあり、
いずれも空間認識、注意、手と目の協調、手指の巧緻運動などの要素を含む活動です。
作るだけに終わらず、目標を定めることも大切です。プレゼントする事を目的としたならば、他者との関係性や社会性にも繋がります。
作るだけに終わらず、自分の存在を確かめ、モチベーションを上げる事が大事です。
絵画やちぎり絵なども同様になります。
その人が好きなことやできることを提供し、楽しんで取り組んでいただく事が最も重要となります。
言語・コミュニケーション訓練
方法として、俳句、しりとり、ことわざ、歌、書字などがあります。これらは、ただ単に言葉を話す(書く)だけでなく、季節や風景、昔を思い出すなどの刺激によって生み出されます。その他の訓練と組み合わせて行うことで、より効果的な方法と言えます。
認知機能賦活訓練
読み、書き、計算、数字探しなど騎乗の課題が多くなりますが、これもまた本人が好きで楽しんで行える事が必要です。ゲーム性を強くしたり、会話をすることや時にはできた事に褒めることも必要です。
料理・園芸
料理は複雑な工程があるために、認知症の進行によって難しくなってきます。
それでも「切る」「炒める」など部分的な作業は可能な場合が多いです。
グループで各工程を振り分ける事で、実施できる場合もありますので、他者ともコミュニケーションをとり、想いを共有できるような複数名による料理の実施も効果できと言えます。
園芸は楽しみが多様です。土に「触れる事」から始まり、植物の成長、収穫する喜びや、それを食べる事の楽しみ、誰かに上げる交流など、様々な要素があり、有効的であります。
訓練で大切なことは、その人自身にあった、楽しめるプログラムを用意する事が何よりも重要です。
薬物療法について
抗認知症薬はありますが、薬には副作用はつきものです。
特に長期化すると、副作用の影響が大きくなってきます。
薬の効果と副作用を知り、本当に必要かどうなのか、状態を見て医師に打診することも必要になってきます。
各薬物の効果と注意点について
1、アセチルコリンエステラーゼ(AchE)阻害薬ードネペジル(アリセプト)およびガランタミン(レミニール)、リバスチグミン(リバスタッチ)ー
アルツハイマー型認知症とレビー小体型認知症に適応がある抗認知症薬
神経伝達物質のアセチルコリンが脳内において減少しているため、これを増やすことで脳内を活性化する作用があります。
効果:意欲低下、無関心、抑うつといった症状に効果があります。
副作用:活発なBPSD、例えば興奮やイライラ感、落ち着きのなさが出現する事がある。食欲低下が起きることもある。また、長期服用により徐脈や不整脈が現れる場合があります。半減期が長いので、中止してもすぐに症状が改善しないこともある。
2、メマンチン(メマリー)
脳内のグルタミン酸の濃度上昇を改善させる効果があります。
効果:BPSDのうち、易怒性、興奮、攻撃性といった激しい症状を軽減
副作用:傾眠、不活発など
3、抑肝散
抑肝散は7種類の生薬からの抽出物で、どの成分が効果があるかわかっていません。
神経症、不眠症、小児なき、に対する治療薬として厚生労働省から承認されているものです。
BPSDのうち比較的激しいものに効果があるとされていますが、エビデンスは不十分。
副作用:高ナトリウム血症、低カリウム血症などがあり、その結果として筋力低下などが起きる事がある。
認知症薬を開始した当初の症状の有無を確認し、その症状がない場合には一旦薬をやめることも必要になります。そこから、リハビリテーションなど非薬物的アプローチを試みることも可能です。
事例紹介
『笑顔で楽しく認知リハビリテーション』を実施した事例もありますので、一部ポイントのみを紹介していきます。
また、内容の動画も「日々のくらしにつなげる認知症リハビリテーション実践ガイド」で記載されているURLから見ることもできますので、気になる方は、是非ともご購入いただくのも良いかと思います。
ケース1 食事はほとんど手がつけられずADL全介助
食事はほとんど手をつけず、寝返り以外は全介助ですが、できないわけではない様子です。
HDS-R:5点 スタッフには疑心暗鬼で不安な様子。家族の面会は多く、信頼している様子。
目標:施設に慣れていただき、精神面の安定と意欲の向上 食事量の確保
どういった関わりも持ったか
・担当セラピストにより、毎朝伺い、目線を下げて挨拶や傾聴。
・嗜好調査
・疑心暗鬼であるため、未開封のパンなどを自分の手で開けてもらう工夫
・信頼している家族による、食事介助
・味覚の調査(血液データの確認)
・活動量の増加や食への関心による空腹の促し
・多職種による統一した関わりと情報共有
結果
・食事摂取量が安定し、自力摂取を行うようになった。
・1日中ベッドで過ごしていたのが、自分で起き上がり、歩行器歩行訓練も行えるまでになった。
・笑顔が見られるようになり、自発的なコミュニケーションが現れた。
ケース2 初回介入時に成果が上がらず、拒否が強くなってしまった事例
教師だったこともあり、最初に提供した計算課題が簡単すぎて、プライドを傷つけることになり、集団生活にも不安が生じ、活動や介助、リハビリテーションプログラムの拒否にもつながってしまいました。
MMSE:16点 ADLはほぼ自立 帰宅願望強く、全般に拒否が多い。また、暴言・暴力まであり。
どういった関わりを持ったか
・生活歴、趣味などを再調査
・毎日新聞を読んでいることや、花や盆栽が趣味であること。その話題について触れ、コミュニケーションを多く取る。
・教師であったことから呼び方を「先生」とした。
・社会の先生であったことから、課題を社会の問題で、簡単すぎず難しすぎない問題に逐次評価し実施。
・表情を見ながら、気分が乗っているときに認知リハビリを実施。また、一人の時間が好きな時もあり、静かな場所でも実施
結果
・リハビリテーションプログラムに意欲的に参加され、花や盆栽への興味も出てきた。
・音楽療法は最前列で楽しまれ、他の利用者やスタッフとの交流機会も増えた。
ケース3 できることは最大限に発揮し、できないことは期待しない 物的環境整備と家族の気持ちの変化で在宅生活が継続できている事例
自宅での生活が難しくなり、老健への入所。
身体機能:歌詞筋力の低下が見られ、転倒の危険性高く、常に見守りが必要。
認知機能面:短期記銘力、見当識、解決能力の低下により、在宅生活で障害となる。
日常生活:徘徊・異食あり。スーパーにお金も持たずに買い物をする。家事は行うも不十分であり、家族への負担となっている。
家族の対応:本人を抑制するような貼紙。ストレスも大きくなっている状態。
どういった関わりも持ったか
・在宅復帰を目標とし、本人には残存能力の活用、家族にはできないことは期待しない、できることを継続できる環境づくりが必要であることを説明。
・筋力強化による歩行能力の向上
・日常生活動作の行える部分の評価とできない部分のみ職員が介助を行う。
・BPSDの起こる原因の理解→徘徊は「夕食を作らないと」という主婦の責任感から
・家族への説明
・多職種での「できること」「できないこと」の情報共有
・自宅の環境調整→仏壇にお参りするため電気式のロウソクに変更
・洗濯物は見えない位置にすることで、本人が自分で取り込むことを防ぐ
・家事はコップだけシンクに残しておき、コップだけを洗える環境にしておく。
結果
・在宅復帰が可能となり、本人家族のストレスも軽減した。
3つの事例を紹介しました。
共通して大事なことは
①アセスメントを十分すぎるほどに行う。
②個人個人のペースに合わせて、楽しくプログラムを行う。
③多職種連携で共通認識を持ち、全体で取り組む。
この3つが認知症短期集中リハビリテーションプログラムを行う上で重要なことだと思います。
その人個人個人に合わせて、時には環境の工夫や家族への理解・協力、そしてなにより、その方に関わる全員が一致団結して取り組んでいくことが必要だと思います。一人ではできません。皆で力を合わせて、その人らしい生活ができるようにリハビリテーションを行っていくことが大切だと改めて感じました。
全て「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」から参考にしています。(本の最終ページに事例の動画へのアクセスURLとパスワードもあります。)
認知症短期集中リハビリテーション実施加算は老健がメインですので、老健について知りたい方は、以下の記事も参考にしていただけると嬉しいです!
本日も読んでいただいた方、ありがとうございました。
興味のある方、気になる方は下をポチッと押してください。
応援していただける方は↓こちらもポチッとお願いします。
あとは皆様、自分自身が健康になりましょう!
これからも頑張ってoutputしていきます!!
認知症短期集中リハビリテーション実施加算「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」を読んで①
「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」
ご存知ですか??
認知症短期集中リハビリテーション実施加算を取っている施設や、
これから取ろうとしている施設の方は必読です!!
本質と事例について、紹介していきたいと思います。

目次
認知症短期集中リハビリテーション実施加算の算定について
平成18年の介護報酬改定から始まった「認知症短期集中リハビリテーション実施加算」
では算定要件は何があるでしょうか?
老健
240単位/日
※入所から起算して3月以内の期間に限り、1週に3日を限度として算定する。
【算定要件】
簡単にいうと
・対象はMMSE又はHDS-Rで5〜25点の認知症を有する入所者
・精神科か神経内科か研修を受けた医師が指示を出す。
・PT,OT,STのいずれかが、計画を立てて、20分以上個別でリハビリをする(認知面へのアプローチ)
以下は「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」より引用
ア 認知症短期集中リハビリテーションは、認知症入所者の在宅復帰を目的として行うものであり、記憶の訓練、日常生活活動の訓練などを組み合わせたプログラムを週3日、実施する事を標準とする。
イ 当該リハビリテーション加算は、精神科医師若しくは神経内科医師又は認知症に対するリハビリテーションに関する専門的な研修を修了した医師により、認知症の入所者であって生活機能の改善が見込まれると判断されたものに対して、在宅復帰に向けた生活機能の改善を目的として、リハビリテーション実施計画に基づき、医師又は医師の指示を受けた理学療法士、作業療法士又は言語聴覚士が記憶の訓練、日常生活活動の訓練などを組み合わせたプログラムを実施した場合に算定できるものである。なお、記憶の訓練、日常生活活動の訓練などを組み合わせたプログラムは認知症に対して効果の期待できるものであること。
ウ 当該リハビリテーションに関わる医師は精神科医師又は神経内科医師を除き、認知症に対するリハビリテーションに関する研修を修了していること。なお、認知症に対するリハビリテーションに関する研修は、認知症の概念、認知症の診断、および記憶の訓練、日常生活活動の訓練などの効果的なリハビリテーションプログラムなどから構成されており、認知症に対するリハビリテーションを実施するためにふさわしいと認められるものであること。
エ 当該リハビリテーションにあっては、一人の医師又は医師の指示を受けた理学療法士、作業療法士又は言語聴覚士が一人の利用者に対して行なった場合のみ算定する。
オ 当該リハビリテーション加算は、利用者に対して個別に20分以上当該リハビリテーションを実施した場合に算定するものであり、時間が20分に満たない場合は、介護保険施設サービス費に含まれる。
カ 当該リハビリテーションの対象となる入所者はMMSE(Mini Mental State Examination)又はHDS-R(改訂長谷川式簡易知能評価スケール)において概ね5点〜25点に相当するものとする。
キ 当該リハビリテーションに関する記録(実施時間、訓練内容、訓練評価、担当者等)は利用者ごとに保管されること。
ク 短期集中リハビリテーション実施加算を算定している場合であっても、別途当該リハビリテーションを実施した場合は当該リハビリテーション加算を算定することができる。
ケ 当該リハビリテーション加算は、当該入所者が過去3月の間に、当該リハビリテーション加算を算定していない場合に限り算定できることとする。
通所リハビリテーション
退院(所)日又は通所開始日から起算して3月以内
240単位/日
退院(所)日又は通所開始日の属する月から起算して3月以内
1,920単位/月
【算定要件】
簡単にいうと
・対象はMMSE又はHDS-Rで5〜25点の認知症を有する利用者
・精神科か神経内科か研修を受けた医師が指示を出す。
・(Ⅰ)と(Ⅱ)の2種類がある
・リハマネ加算(Ⅰ)〜(Ⅳ)を算定していること
・1週間に2回を限度とし、20分以上の個別リハビリをする
・リハマネ加算(Ⅱ)〜(Ⅳ)を算定していること
・1月に4回以上実施し、個別でも集団でも良い(計画書に時間、頻度、方法、場所を記載)
・利用者の居宅を訪問し評価を行う。それを家族に伝える。
以下は「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」より引用
ア 認知症短期集中リハビリテーション実施加算におけるリハビリテーションは、認知症を有する利用者の認知機能や生活環境などを踏まえ、応用動作能力や社会適応能力(生活環境へ適応する等の能力をいう。以下同じ)を最大限に活かしながら、当該利用者の生活機能を改善するためのリハビリテーションを実施するものであること。
イ 認知症短期集中リハビリテーション実施加算(Ⅰ)は、精神科医師若しくは神経内科医師又は認知症に対するリハビリテーションに関する専門的な研修を修了した医師により、認知症の利用者であって生活機能の改善が見込まれると判断されたものに対して、通所リハビリテーション実施計画に基づき、1週間に2日を限度として、20分以上のリハビリテーションを個別に実施した場合に算定できるものである。なお、当該リハビリテーションの提供時間が20分に満たない場合は、算定はできないこととする。
ウ 認知症短期集中リハビリテーション実施加算(Ⅱ)精神科医師若しくは神経内科医師又は認知症に対するリハビリテーションに関する専門的な研修を修了した医師により、認知症の利用者であって生活機能の改善が見込まれると判断されたものに対して、通所リハビリテーション実施計画に基づき、利用者の状態に応じて、個別又は集団によるリハビリテーションは1月に8回以上実施することが望ましいが、1月に4回以上実施した場合に算定できるものである。その際には、通所リハビリテーション計画にその時間、実施頻度、実施方法を定めた上で実施するものであること。
エ 認知症短期集中リハビリテーション実施加算(Ⅱ)における通所リハビリテーション計画の作成にあたっては、認知症を有する利用者の生活環境に対応したサービス提供ができる体制を整える必要があることから、利用者の生活環境をあらかじめ把握するため、当該利用者の居宅を訪問すること。
オ 認知症短期集中リハビリテーション実施加算(Ⅱ)における通所リハビリテーション計画に従ったリハビリテーションの評価に当たっては、利用者の居宅を訪問し、当該利用者の居宅における応用動作能力や社会適応能力について評価を行い、その結果を当該利用者とその家族に伝達すること。なお、当該利用者の居宅を訪問した際、リハビリテーションを実施することはできないことに留意すること。
カ 本加算の対象となる利用者は、MMSE(Mini Mental State Examination)又はHDS-R(改訂長谷川式簡易知能評価スケール)において概ね5点〜25点に相当するものとするものであること。
キ 本加算の算定にあたっては、リハビリテーションマネジメント加算の算定が前提となっていることから、当該加算の趣旨を踏まえたリハビリテーションを実施するよう留意すること。
ク 本加算は、認知症短期集中リハビリテーション実施加算(Ⅰ)についてはその退院(所)日又は通所開始日から起算して3月以内の期間に、認知症短期集中リハビリテーション実施加算(Ⅱ)についてはその退院(所)日又は通所開始日の属する月から起算して3月以内の期間にリハビリテーションを集中的に行った場合に算定できることとしているが、当該利用者が過去3月の間に本加算を算定した場合には算定できないこととする。
押さえておきたい「ICF」
国際生活機能分類(ICF:International Classification of Functioning,Disability and Health)は人の生活機能と障害の分類法として、2001年5月に世界保健機関(WHO)総会で採択されました。
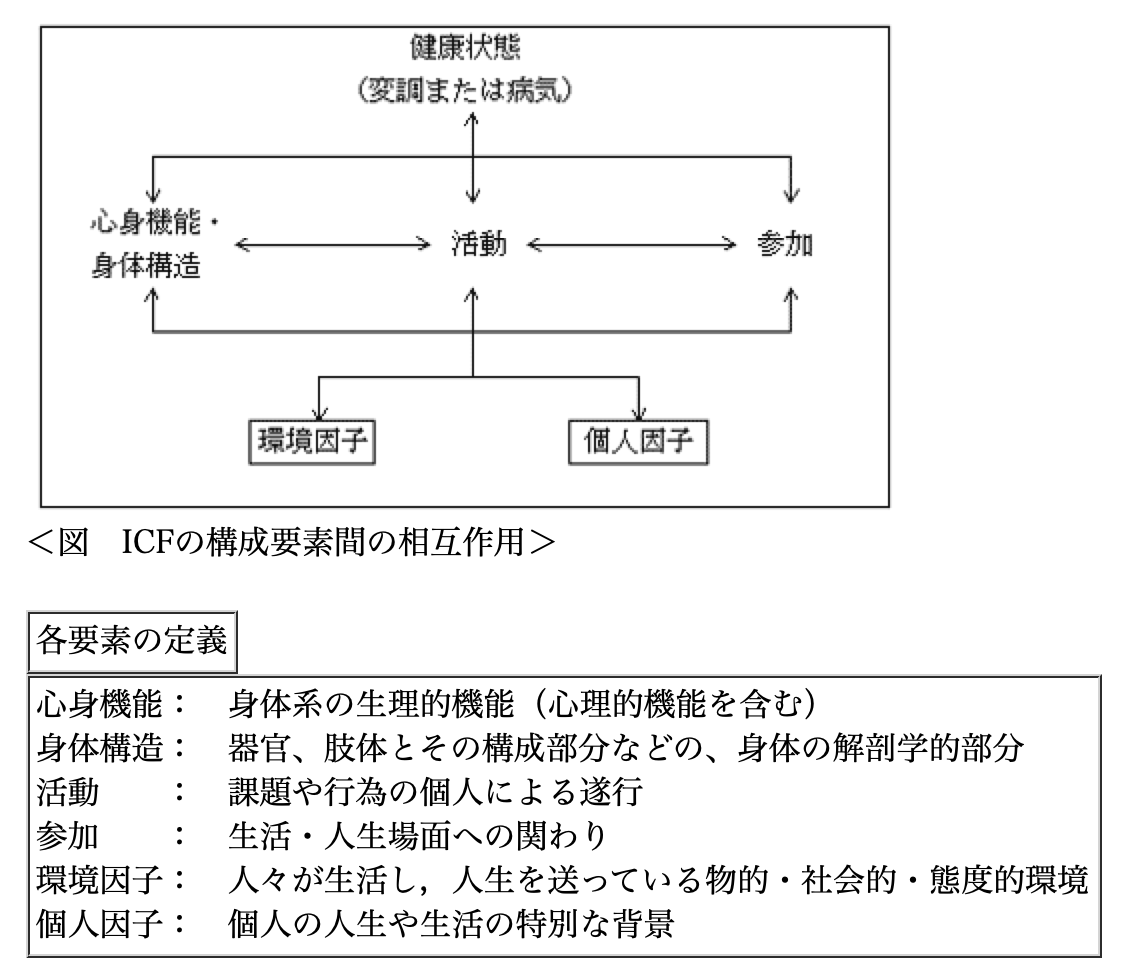
ICFを抑えておきたい理由
なぜ認知症短期集中リハビリテーションにICFが重要なのかを以下に述べていきます。
ICIDHとの比較から見えてくる事
ICFが採択される前の従来のWHO国際障害分類(ICIDH:International Classification of Impairments,Disabilities and HAnficaps 1980年採択)との比較
ICIDH
DISEASEorDISORDER
(疾患・変調)
↓
Impairment
(機能・形態障害)
↓
Disability
(能力障害)
↓
Handicap
(社会的不利)
ICIDHは障害という「マイナス面」の分類
ICFの評価は「プラス面」
つまりは「マイナス面」を克服するだけでなく、「プラス面」を発展させる事で、障害・疾患を持ちながら、QOL(生活の質)を高めることが可能であるという考え。
また、ICFでは障害の克服を機能回復だけでなく、人や環境との相互作用があり、そこを重視しています。
特に物的環境、人的環境、社会的・制度的環境といった「環境因子」を重視しており、そこもリハビリテーションの重要な役割ともいえます。
認知症とは現代の医学では機能回復は難しい
いくら薬を使おうが、予防をしようがなるものはなるのが「認知症」だと思います。
診断を受けたときに、進行を遅らせることも大事ですが、ご本人様にあわせ、周りの環境を変えていくことも、重要なリハビリ職の役割だと思います。
だからこそ、「ICF」の考えに基づき。リハビリテーションプランをたてることが、認知症短期集中リハビリテーションを行う上で、大変重要だと考えます。
ICFに基づく認知症の理解
認知症で論点になるのは
・認知障害
・生活障害
・BPSD
・老年症候群による変化・薬物の副作用を含む影響
・介護負担
これらをICFの枠組みで理解します。
また、発症時からの経過を踏まえながら、現在の状況をICFの枠組みで分析することが、予後予測に基づく支援の組み立てに有効と言えます。
心身機能、活動、環境に働きかけ、また家庭・地域・社会での関係性を再構築することで、
認知症でありながらも人として豊かな毎日を送っていくっことが認知症リハビリテーションの目的です。
認知症リハビリテーションのアセスメント
認知症の方への評価とは
HDS-RやMMSEの点数が浮かぶと思います。
(HDSーRやMMSEについては↓リンク参照)
HDSーR(長谷川式簡易知能評価スケール) - g-note(Genmai雑記帳)
しかし、これだけでは不十分です。「在宅で安心して生活を継続できるかどうか」をふまえてアセスメントしなくてはいけません。
そのためには以下のアセスメントが必要です。
1、医学的評価を含めた全体のアセスメント
2、リハビリテーションの開始前のベースラインアセスメント
3、介入中の中間アセスメント
1、医学的評価を含めた全体のアセスメント
認知症にはアルツハイマー型、レビー小体型、血管性、前頭側頭型があり、それぞれ特徴があります。(アルツハイマー型はFASTの分類も参照)

また、段階によっても現れる症状が違います。家族への聞き取りによる症状の変化や、MRIやCTによる、脳の萎縮・梗塞の変化も重要です。
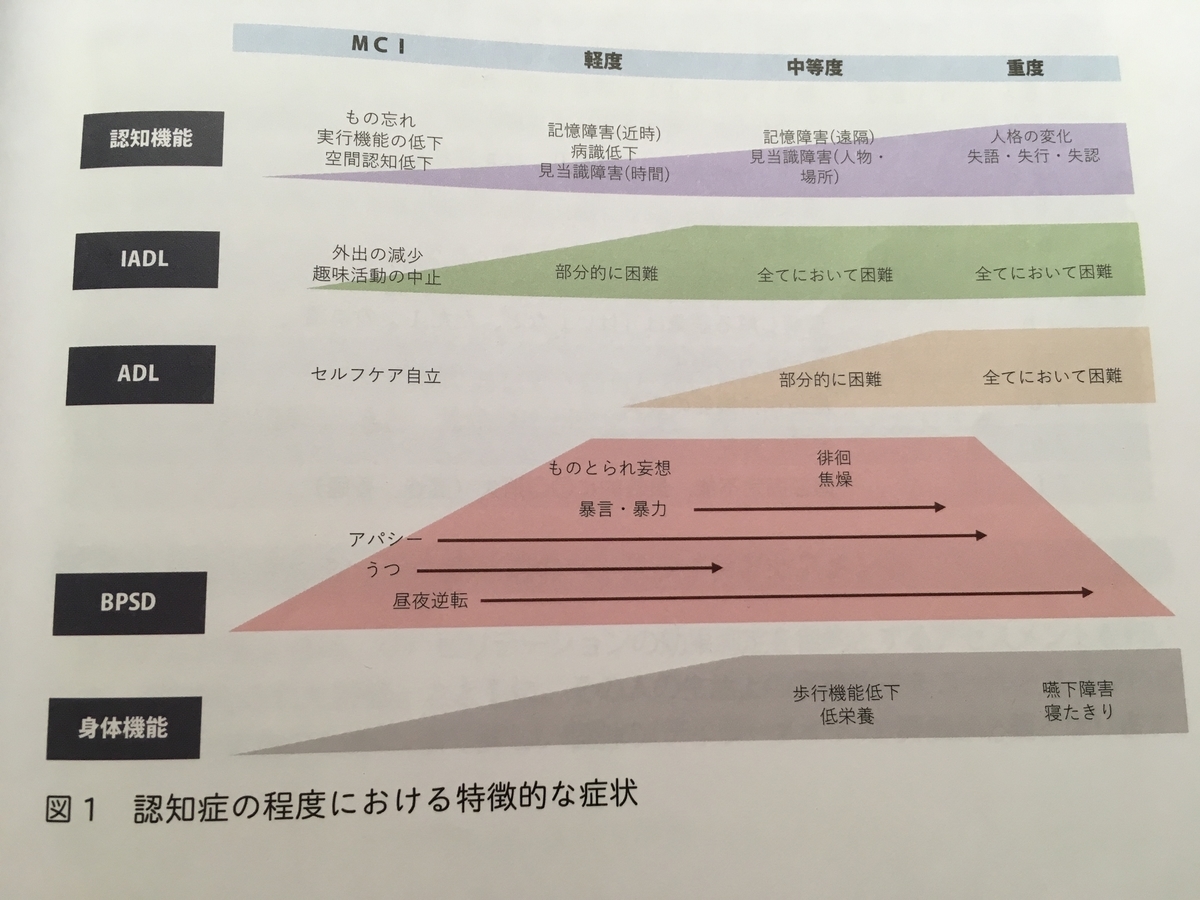
2、リハビリテーションの開始前のベースラインアセスメント
標準化された評価と、その人の生活上の課題解決をゴールとするリハビリテーション実施のために、より詳しい個別の評価が必要となります。
・認知機能
記憶、見当識、実行(遂行)機能の評価が必要です。
HDS-RやMMSE、コミュニケーションの評価(失語症含む)やICFステージング(R4システム)での評価もあります。(R4について:
http://www.roken.or.jp/r4/free/r4_v203/ICF_staging_manual_201505.pdf
)
・BPSDの把握
様々な困った症状(拒否的・暴力的・不活発など)を評価することは単に点数化することは難しいです。定量的ではなく、それぞれの状態をしっかり把握することが大切です。
評価方法として、「DBD13」「NPI」があります。

・身体機能およびADL・IADL
FIMやBarthel Indexが代表的なものとしてあります。
認知面にも配慮した評価として、ICFステージング(R4システム)が適しているとのこと(全老健が押している評価なので、よく出てきます)
http://www.roken.or.jp/r4/free/r4_v203/ICF_staging_manual_201505.pdf
・対象者の生活歴・趣味・嗜好の把握
ICFにでてくる「参加」「環境因子」「個人因子」を知る上で大変重要になってきます。これを知ることで、具体的なアクティビティを伴ったプログラムの立案が可能になります。
・環境の調査および家族負担感の把握
認知症の方が在宅で生活を続けるためには、家庭環境・家族が大変重要となってきます。自宅訪問による実際に生活する場面の評価が必要です。
家族の負担感についてはZaritのスケールもありますが、これだけでは不十分ですので、家族ともコミュニケーションをとって把握していくことが必要となります。
個別の評価
上記は「標準化された評価」を述べてきましたが、
個人個人に合わせた評価も必要となってきます。
・どの段階が困難か観察・評価・分析
排泄一つとっても、どの部分で困難なのか観察から、評価・分析が必要となってきます。尿便意が有るのかに始まり、排泄はトイレでするということがわかっているのか、トイレの認識、場所の記憶、移動方法、更衣、など細かく動作を見る必要があります。
・課題を決める
困難な場面がわかってもそれが実際に課題(ゴール)になるかはわかりません。
例えば、着衣が困難なご主人がいたとして、その奥様が長年服を着させる手伝いをしてきた、その延長で負担を感じないのであれば、着衣を自立させることは課題(ゴール)にはなりません。
そのかたの生活スタイルも見極めて、本人達が希望するスタイルに沿うことが肝要です。
・家族の関係性や介護力を評価する。
在宅で生活を続けるには家族の協力が必要不可欠になります。家族の精神的サポートも重要となってきます。
・近所のサポート・地域の社会資源を評価する。
サービスの利用により、生活が続けられる場合もあります。これらのアセスメントにより、課題を検討していく必要があります。
3、介入中の中間アセスメント
やはり、介入すれば良くも悪くも変化します。PDCAサイクルを実施し、常に評価しながらゴールに向かって最適な介入を実施していくことが重要です。
①ということで、ここまでになります。
次回は実際のプログラムと事例について紹介しています。
内容については
全て「日々のくらしにつなげる認知症リハビリテーション実践ガイド 」から参考にしています。
認知症短期集中リハビリテーション実施加算は老健がメインですので、老健について知りたい方は、以下の記事も参考にしていただけると嬉しいです!
本日も読んでいただいた方、ありがとうございました。
興味のある方、気になる方は下をポチッと押してください。
応援していただける方は↓こちらもポチッとお願いします。
あとは皆様、自分自身が健康になりましょう!
これからも頑張ってoutputしていきます!!